フロンティアバイオサイエンス学科 臨床検査学コース
 小森 敏明(こもり・としあき)
小森 敏明(こもり・としあき)
Toshiaki Komori
専門分野/臨床微生物学、臨床検査学研究キーワード/薬剤耐性菌、感染制御、抗菌薬適正使用、薬剤感受性検査
職位:教授
学位:博士(医学)(京都府立医科大学)
- 立命館大学二部理工学部基礎工学科卒業、京都府立医科大学第一生理学教室 研究生・学位取得
- 京都府立医科大学附属病院臨床検査部技師、主任、係長、技師長を経て本学
研究テーマ
21世紀は感染症の時代と言われている。過去の感染症で一時は駆逐できと思われていた感染症(再興感染症)や新たな病原体による感染症(新興感染症)が多く報告されている。また、これまで有効であった抗菌薬が効かない薬剤耐性菌が増加している。一方で、新規の抗菌薬開発は少なくなり、感染症治療では抗菌薬の適正使用がこれまで以上に重要になってきた。物流やヒトの行き来が便利になり世界は身近になったが、それに伴い、我々の身の回りには感染症の危険性が高まっている。
信頼性の高い検査結果報告システム
感染症の診断・治療に臨床検査は必須である。特に感染症検査は病気の原因となる微生物の同定、治療薬の適正使用に有効な薬剤感受性検査結果を提供する。
我々は感染症検査システムにおいて、検体の受付基準の設定、検査方法や再検基準の統一化、薬剤感受性検査報告のカスケード報告や選択的報告の導入、報告コメントのフォーマット化に取り組んだ。その結果、正確で信頼性の高い検査データを報告するシステムが構築できた。本システムは感染症検査の標準化だけでなく、技師教育にも利用できる。今後は更なる精度の向上と新しい検査への対応を追加していく必要がある。
薬剤耐性菌の検出
薬剤耐性菌による感染症は治療薬が限定されるだけでなく、患者の入院期間延長につながる。また、薬剤耐性菌が検出された施設では院内感染防止対策をとり、アウトブレイク発生の有無を調査する。検査室では薬剤感受性検査や遺伝子検査など数種類の検査を組み合わせて薬剤耐性菌のスクリーニング検査や確定検査を実施している。簡便で迅速、検査コストが安価な薬剤耐性菌検査法の開発が望まれる。
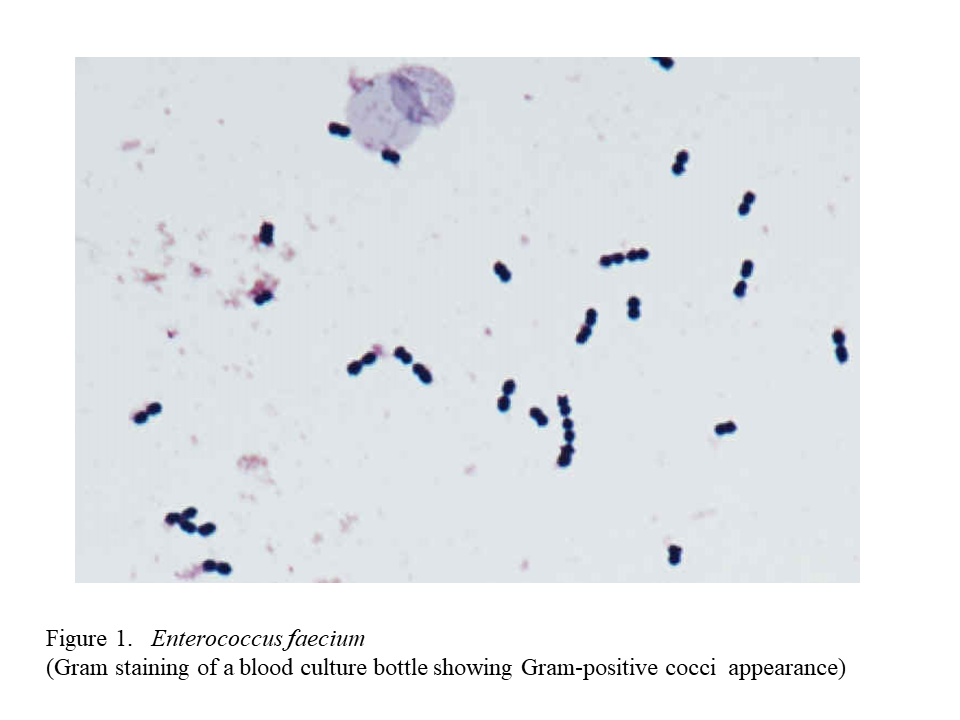
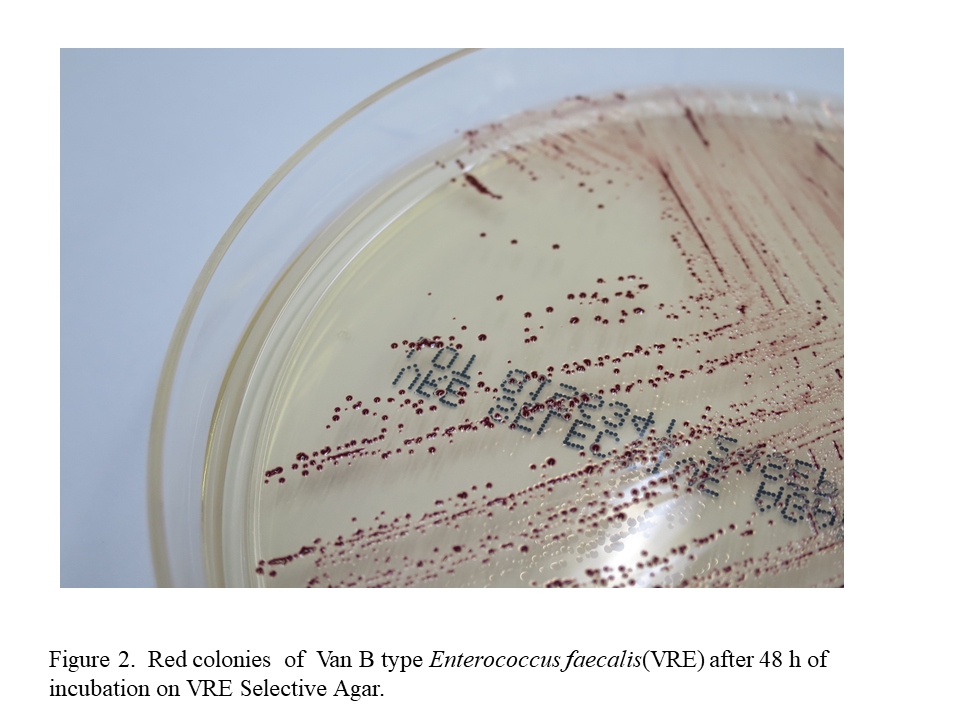
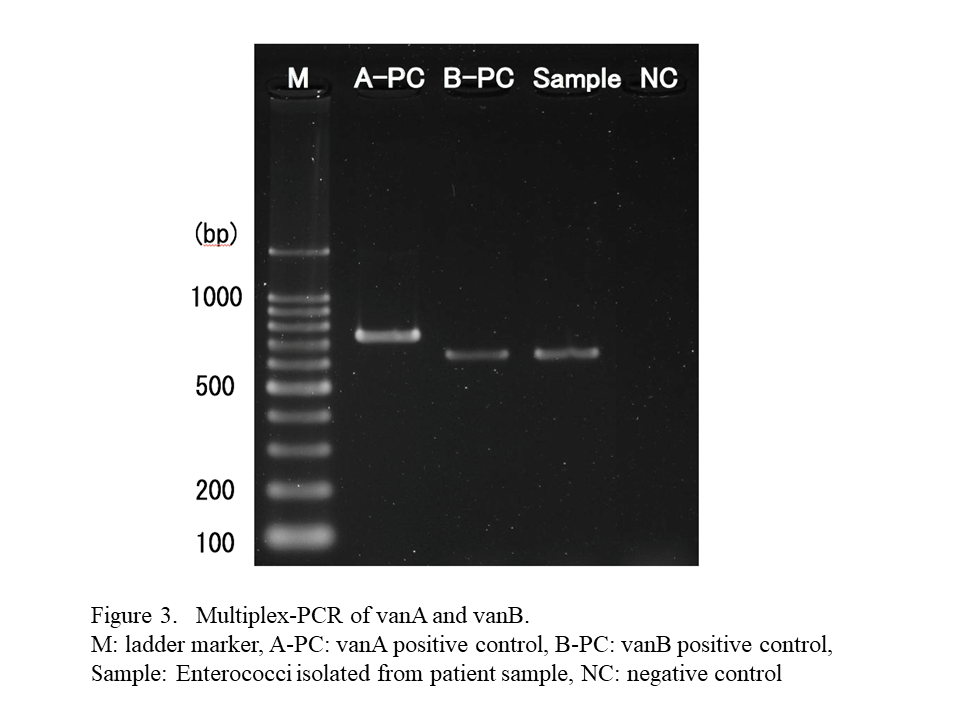

地域の薬剤耐性菌動向調査
薬剤耐性菌は感染症患者のみならず、院内感染や地域での拡散が問題になる。我々は京滋薬剤耐性菌サーベイランス研究会を2001年から立ちあげ、京滋地域の十数施設で共同して統一の検出基準を作成し、薬剤耐性菌の分離状況を調査している。メチシリン耐性黄色ブドウ球菌(MRSA)やメタロ-β-ラクタマーゼ(MBLs)産生菌は経年的に減少してきたが、基質特異性拡張型β-ラクタマーゼ(ESBLs)産生菌は増加してきた。特定の施設では同一の遺伝子型を有する薬剤耐性菌が確認され、院内感染が疑われた。今後は世界保健機構(WHO)が示すヒト・動物・環境を一体として考える「one health」の概念に則り、抗菌薬の適正使用を考えていく必要がある。
| 研究の応用領域 | 産官学連携で求めるパートナー |
|---|---|
| 病原体同定や薬剤耐性検出のための試薬や検査機器の開発 | 医療機関、検査機器・診断薬関連企業 |
Topics of research
The 21st century is said to be an era of infectious diseases. There have been many reports on re-emerging and newly emerging infectious diseases. In addition, antimicrobial resistant bacteria that are not susceptible to antibacterial agents are increasing. Meanwhile, the development of new antimicrobial agents has decreased, and appropriate use of antimicrobial agents is required for the treatment of infectious diseases. The logistics and the traffic of people have become convenient, making the world closer; however, the risks of infectious diseases around us have increased accordingly.
Reliable test system for infectious diseases
Microbial testing is essential for the diagnosis and treatment of infectious diseases. Microbial testing provides the identification of causative microbe for the disease and the results of drug-sensitivity test that is effective for appropriate use of antimicrobial agents. In the infectious disease test system, we worked on establishing the acceptance criteria for samples, unification of test methods and the criteria for retesting, cascading and selective reporting of antimicrobial susceptibility reports, and formatting of report comments. As a result, we have developed a system that reports accurate and reliable test data. This system can be used not only for the standardization of infectious disease tests but also for the education of technicians. In the future, further improvement of the accuracy of tests and the adaptation to new tests should be added to the system.
Detection of antimicrobial resistant bacteria
Infection with antimicrobial resistant bacteria not only limits the treatments applicable but also prolongs patients’ hospitalization. In addition, the facilities where antimicrobial resistant bacteria are detected have to take measures to prevent nosocomial infections and examine the possible occurrence of outbreaks. The laboratory conducts screening and definitive tests of antimicrobial resistant bacteria by combining several types of tests such as antimicrobial susceptibility tests and genetic tests. It is desirable to develop a simple, fast, and inexpensive method for testing antimicrobial resistant bacteria.
A survey of antimicrobial resistant bacteria in Kyoto and Shiga
Antimicrobial resistant bacteria are problematic with respect to hospital infection and the spread in communities in addition to be troubling for infected patients. We have been active in the Kyoto-Shiga Clinical Microbiology Study Group since 2001. Around a dozen of facilities in Kyoto and Shiga prefectures have developed unified standards in their joint effort, and are investigating the situation of detecting antimicrobial resistant bacteria. Methicillin-resistant Staphylococcus aureus (MRSA) and metallo β-lactamase-producing bacteria have decreased over time, while extended-spectrum β-lactamase-producing bacteria have increased. In particular facilities, antimicrobial resistant bacteria with the same genotype were identified, which is suggestive of nosocomial infections. In the future, we should consider the proper use of antibacterial agents in accordance with the concept of “one health”, a concept proposed by the World Health Organization (WHO), in which we consider human, animal and environment in an integrated manner.
主な業績論文等
- 木村武史、安本都和、倉橋智子、山田幸司、谷野洋子、京谷憲子、廣瀬有里、小森敏明、児玉真衣、藤友結美子、中西雅樹、家原知子、藤田直久:当院小児入院患者における市中感染型MRSAの分子疫学解析,感染症学雑誌, 92(6), 855-862, 2018.
- 谷野洋子、児玉真衣、大長洋臣、宮内淑人、安本都和、山田幸司、京谷憲子、牛山正二、木村武史、小森敏明、藤友結美子、中西雅樹、藤田直久: 2-Step Method による毒素産生Clostridium difficile検出のための検査方法の選択, JARMAM, 27(1), 9-14, 2017.
- Yasufumi Matsumura, Masaki Yamamoto, Miki Nagao, Toshiaki Komori, Naohisa Fujita, Akihiko Hayashi, Tsunehiro Shimizu, Harumi Watanabe, Shoichi Doi, Michio Tanaka, Shunji Takakura, Satoshi Ichiyama: Multicenter retrospective study of cefmetazole and flomoxef for treatment of extended-spectrum-β-lactamase producing Escherichia coli Animicrobial Agents and Chemother, 59(9), 5107-5133, 2015.
- 小森敏明、山田幸司、木村武史、小坂直史、中西雅樹、藤友結実子、藤田直久: 感染対策と臨床検査技師の実践行動, 臨床病理, 61(4), 346-352, 2013.
- Matsumura, Y. Nagao, M. Iguchi, T, Yage, T. Komori, N. Fijita, M. Ymamamoto, A. Matsushima, S. Takakura and S. Ichiyama: Molecular and clinical characterization of plasmid-mediated AmpC β-lactamase-producing Escherichia coli bacteremia: a comparison with extended-spectrum β-lactamase-producing and non-resistant E. coli bacteremia. Clin Microbiol Infect, 19, 161-168, 2013.






